Syllabus
Comorbidități legate de greutate în sarcini, rolul epidemiei de obezitate
(Nivel avansat)
Obezitatea este o epidemie în creștere la nivel mondial, care afectează atât copiii, cât și adulții. Începând cu anii 1980, în peste 70 de țări s-a observat o dublare a incidenței în peste 70 de țări, iar numărul persoanelor obeze de pe glob s-a triplat din 1975. Asociația Medicală Americană (AMA) a declarat obezitatea ca fiind o epidemie, iar Organizația Mondială a Sănătății (OMS) a numit-o cea mai mare provocare pentru sănătate a secolului XXI. Obezitatea are un impact negativ atât asupra abilităților mentale, cât și fizice și, asociată cu comorbidități, crește morbiditatea și mortalitatea altor afecțiuni, cum ar fi dislipidemia, diabetul de tip 2, bolile coronariene, accidentul vascular cerebral ischemic, boala vezicii biliare, osteoartrita, apneea de somn, bolile pulmonare și tumorile maligne (sân, endometru, colon). Evaluarea formei corporale a fiecărui pacient ne poate permite să evaluăm riscul de apariție a mai multor boli. De cele mai multe ori, afectarea funcției organelor este rezultatul măririi organelor, dar acumularea de țesut adipos, de exemplu în cazul inimii sau în jurul traheei, joacă un rol important în patogeneză. Scopul acestei prezentări este de a pune în lumină provocările și nevoile speciale ale pacientelor gravide obeze.
Cum putem determina obezitatea?
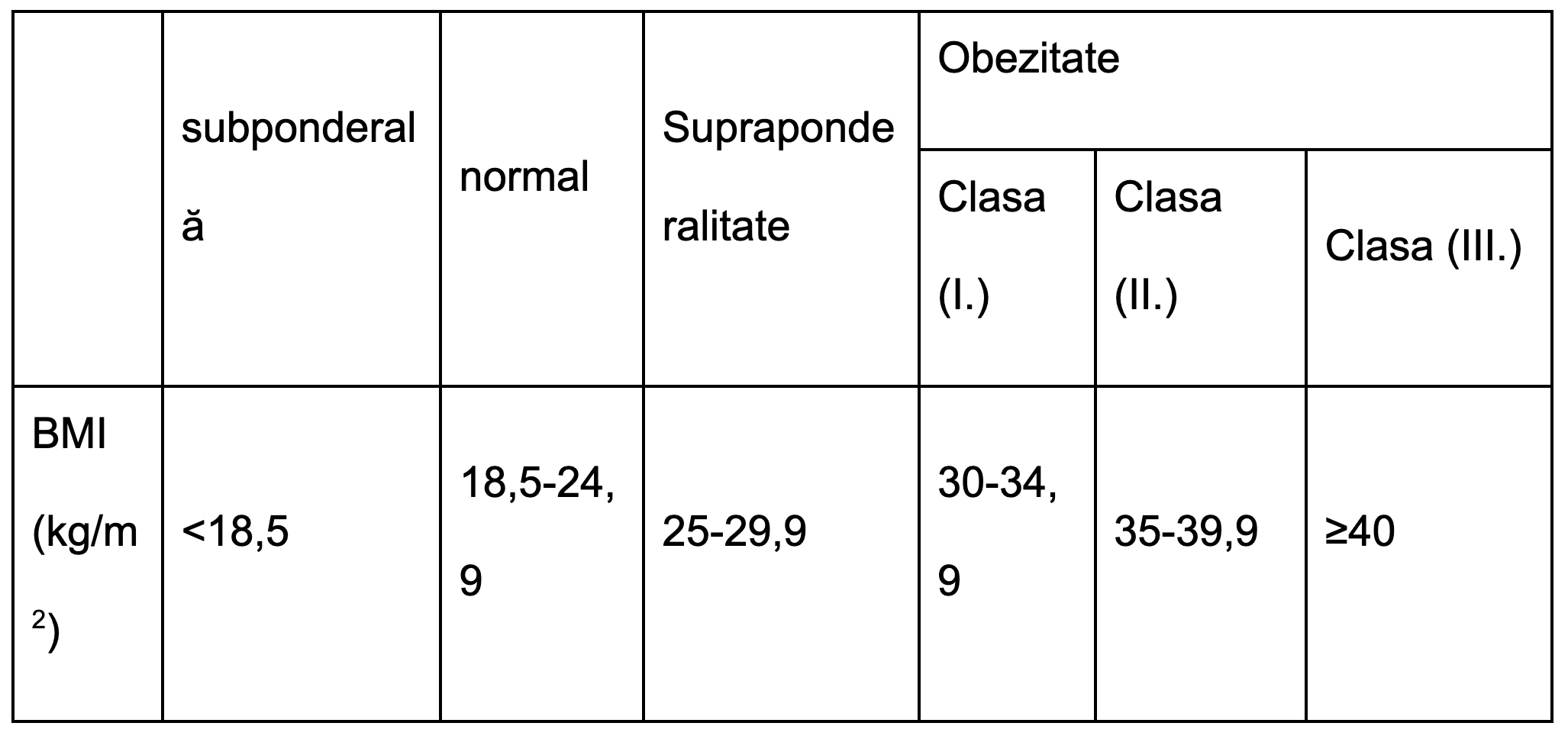
Indicele de masă corporală (IMC) este o măsură a grăsimii corporale bazată pe înălțime și greutate, care se aplică bărbaților și femeilor adulte. (IMC) reprezintă greutatea unei persoane în kilograme împărțită la pătratul înălțimii în metri. IMC este o metodă ieftină și ușoară de screening pentru categoriile de greutate - subponderalitate, greutate normală (sănătoasă), supraponderalitate și obezitate. IMC nu măsoară direct grăsimea corporală, dar IMC este moderat corelat cu măsuri mai directe ale grăsimii corporale. În plus, IMC pare să fie la fel de puternic corelat cu diverse rezultate metabolice și de boală ca și aceste măsuri mai directe ale grăsimii corporale.
Care este patomecanismul creșterii excesive în greutate?
Abundența grăsimilor stocate este necesară pentru supraviețuire în timpul stărilor de deprivare nutrițională, cum ar fi înfometarea. Cu toate acestea, în perioadele de abundență prelungită de alimente, stocarea foarte eficientă a grăsimilor duce la stocarea excesivă a grăsimilor, ceea ce duce în cele din urmă la obezitate.8-10 S-a emis ipoteza că stocarea acizilor grași sub formă de triacilglicerol în adipocite protejează împotriva toxicității acizilor grași; în caz contrar, acizii grași liberi ar circula liber în vascularizație și ar produce stres oxidativ prin diseminarea în tot corpul. cu toate acestea, stocarea excesivă care generează obezitatea duce în cele din urmă la eliberarea de acizi grași în exces din cauza lipolizei sporite, care este stimulată de starea simpatică sporită existentă în obezitate. Eliberarea excesivă a acestor acizi grași liberi provoacă apoi lipotoxicitate, deoarece lipidele și metaboliții lor creează un stres oxidant la nivelul reticulului endoplasmatic și al mitocondriilor. Aceasta afectează atât țesutul adipos, cât și cel neadipos, explicând fiziopatologia sa în multe organe, cum ar fi ficatul și pancreasul, și în sindromul metabolic. Acizii grași liberi eliberați din depozitele de triacilglicerol stocate în exces inhibă, de asemenea, lipogeneza, împiedicând eliminarea adecvată a nivelurilor serice de triacilglicerol care contribuie la hipertrigliceridemie. Eliberarea de acizi grași liberi de către lipaza lipoproteinei endoteliale din trigliceridele serice crescute în cadrul lipoproteinelor β ridicate provoacă lipotoxicitate care are ca rezultat disfuncția receptorilor de insulină. Starea de rezistență la insulină care rezultă creează hiperglicemie cu gluconeogeneză hepatică compensată. Aceasta din urmă crește producția hepatică de glucoză, accentuând și mai mult hiperglicemia cauzată de rezistența la insulină. Acizii grași liberi scad, de asemenea, utilizarea glucozei musculare stimulate de insulină, contribuind și mai mult la hiperglicemie. Lipotoxicitatea cauzată de excesul de acizi grași liberi scade, de asemenea, secreția de insulină a celulelor β pancreatice, ceea ce duce în cele din urmă la epuizarea celulelor β [Richard N. Redinger, MD: Fiziopatologia obezității și manifestările sale clinice].
Obezitatea interacționează cu factorii ereditari și duce la hiperinsulinemie. Această anomalie metabolică este responsabilă de alterarea metabolismului glucozei și predispune la diabet de tip 2, boli cardiovasculare, dislipidemie și hipertensiune arterială. Atunci când sunt grupate împreună cu alte anomalii subclinice legate de rezistența la insulină, acestea sunt denumite sindrom metabolic [William's Obstetrics,23rd Edition-McGrow Hill, Capitolul 43]. Complicațiile și posibilele cauze ale acestora sunt demonstrate în prezentare.
Care vor fi consecințele obezității materne?
Evident, toate femeile însărcinate iau în greutate, deoarece în apropierea termenului fătul cântărește 3,5 kg, lichidul amniotic cântărește în medie 1,5 kg și placenta cântărește 1 kg, ca să nu mai vorbim de creșterea volumului de plasmă și de acumularea de apă în organism datorită efectului progesteronului. Ceea ce este mai important, dacă femeile erau considerate obeze înainte de concepție sau dacă au luat în greutate în exces în timpul celor 9 luni de sarcină. Creșterea ideală în greutate în timpul sarcinii este determinată de recomandarea Institutului de Medicină (IOM), în care se aplică recomandări legate de înălțime și rasă, deși clasificarea se bazează pe valorile IMC.
Dacă mama a fost obeză înainte de sarcină, nu trebuie să înceapă să slăbească în timpul sarcinii, deoarece starea catabolică poate dăuna fătului și poate perturba dezvoltarea fetală. Deși recomandările privind creșterea în greutate se aplică în continuare pentru ei, cu precauții suplimentare. De exemplu, obezitatea este asociată cu o incidență crescută a defectelor tubului neural. prin urmare, este necesară furnizarea timpurie de acid folic.
Ce fel de complicații pot apărea în timpul sarcinii la femeile obeze?
Evenimentele adverse ale sarcinii includ:
1, Sarcina timpurie:
-Miscarisaj
-Anomalii congenitale, de exemplu, defecte ale tubului neural.
2, sarcină târzie:
-Travaliu prematur
-Hipertensiune arterială / preeclampsie
-Diabet gestațional
-Trombo-embolism
3, Muncă și naștere
-Dificultate în supravegherea fetală
-Travaliu prelungit/travaliu disfuncțional
-Rata crescută a nașterilor instrumentale
-Traumatisme perineale crescute
-Incidența crescută a distociei de umăr
-Incidența crescută a infecțiilor genitale și ale tractului urinar
-Livrări instrumentale
-Secțiuni cezariene
-Hemoragie postpartum primară
-Risc mai mare de complicații anestezice
4, Postpartum:
-Risc crescut de ruptură a plăgii perineale / cezariene și de infecție.
-Endometrită postpartum
-PPH secundară
-Tromboflebită / tromboembolism postpartum
-Alăptarea redusă la sân
5, Fetus și nou-născut:
-Macrosomia
-Restricție de creștere intrauterină
-Moartea intrauterină
-Moartea neonatală timpurie
-Hypoglycaemia
-Adipozitatea în copilărie
-Aspirarea meconiului
-Traumatism la naștere
-Defecte ale tubului neural
-Anomalii cardiovasculare
-Atrezie no-rectală
-Hidrocefalie
-Anomalii de reducere a membrelor
-Anomalii septale
Suplimente de vitamine: Se recomandă ca femeile obeze să ia o doză mare (5 mg) de acid folic timp de cel puțin o lună înainte de concepție și să continue pe tot parcursul primului trimestru, deoarece femeile obeze prezintă un risc crescut de defecte ale tubului neural. S-a demonstrat că reducerea greutății în timpul sarcinii la femeile cu obezitate reduce semnificativ riscul de apariție a diabetului gestațional (GDM). Studiile au constatat că o pierdere în greutate de cel puțin 4,5 kg înainte de a doua sarcină reduce riscul de a dezvolta diabet zaharat cu până la 40%. Deși s-a sugerat că unele regimuri de scădere în greutate în primul trimestru pot crește riscul de defecte ale tubului neural la făt (NTD), scăderea în greutate înainte de sarcină nu pare să implice acest risc.
Obezitatea și exercițiile fizice
Cu excepția cazului în care există contradicții medicale sau obstetricale, femeile obeze ar trebui încurajate să mențină o activitate fizică regulată în timpul și după sarcină. Menținerea exercițiilor fizice în timpul sarcinii poate avea multe beneficii, inclusiv beneficii pe termen scurt pentru
copilului și beneficii pe termen lung pentru mamă și pentru sarcinile ulterioare. Exercițiul fizic în timpul sarcinii este asociat cu o scădere a riscului de preeclampsie și de diabet zaharat gestațional.
Factori de risc.
Nu există factori de risc suplimentari: Femeile cu un IMC de rezervare >35 fără niciun factor de risc suplimentar pot fi monitorizate în comunitate pentru preeclampsie la un minim de: 3 intervale săptămânale între 24 și 32 de săptămâni de gestație, 2 intervale săptămânale de la 32 de săptămâni până la naștere.
Un factor de risc suplimentar: Femeile cu un IMC >35 care au, de asemenea, cel puțin un factor de risc suplimentar pentru preeclampsie ar trebui să fie direcționate la începutul sarcinii pentru a beneficia de asistență de specialitate.
Factorii de risc suplimentari includ:
- prima sarcină,
- preeclampsie anterioară,
- >10 ani de la ultimul copil,
- >40 de ani, antecedente familiale de preeclampsie,
- rezervarea TA diastolică > 80mmHg,
- proteinurie de rezervare >1+ de mai multe ori sau >0,3g/24 ore,
- sarcină multiplă,
- și anumite afecțiuni medicale de bază, cum ar fi anticorpii antifosfolipidici sau hipertensiunea preexistentă, boala renală sau diabetul.
Mai mult de un factor de risc suplimentar: Ghidul clinic NICE privind tulburările hipertensive în timpul sarcinii precizează că femeile cu mai mult de un factor de risc moderat pot beneficia de administrarea zilnică a 75-150 mg de aspirină de la 12 săptămâni de gestație până la nașterea copilului.
Testele de toleranță la glucoză IMC 30 - 35 - GTT la 28 de săptămâni este recomandat dacă există o rudă de gradul întâi cu diabet zaharat / originea familiei este sud-asiatică, negru din Caraibe sau din Orientul Mijlociu.
IMC > 35 - GTT la 28 de săptămâni și trimitere corespunzătoare în cazul în care se diagnostichează diabet gestațional.
Scanări cu ultrasunete suplimentare
IMC > 35 - Scanări de creștere la 30 și 36 de săptămâni de gestație.
IMC > 40 - Scanări de creștere la 30 și 36 de săptămâni de gestație
Tromboprofilaxie
Femeile cu un IMC de rezervare > 30 trebuie să fie evaluate la rezervare și la fiecare vizită pentru riscul de tromboembolism. Ghidul clinic RCOG Green Top nr. 37 recomandă că: O femeie cu un IMC > 30 care prezintă, de asemenea, doi sau mai mulți factori de risc suplimentari pentru tromboembolism ar trebui să aibă în vedere administrarea profilactică de heparină cu greutate moleculară mică (LMWH) în perioada antenatală. Toate femeile care primesc HBPM în perioada antenatală ar trebui să continue, de obicei, dozele profilactice de HBPM până la șase săptămâni postpartum, dar ar trebui să se facă o evaluare a riscului postnatal.
Toate femeile cu un IMC > 40 ar trebui sfătuite să facă tromboprofilaxie postnatală timp de cel puțin 10 zile, indiferent de modul de naștere, iar ciorapii TED ar trebui purtați indiferent de modul de naștere.
Planul de naștere:
În cazul femeilor cu un IMC de peste 30 kg/m2 la programarea la consultație, efectuați o evaluare a riscului în al treilea trimestru. Când elaborați planul de naștere împreună cu femeia, luați în considerare:
preferințele femeii
mobilitatea femeii
comorbidități
greutatea actuală sau cea mai recentă a femeii
BMI > 40
- Femeile cu un IMC > 40 trebuie sfătuite să nască în sala de nașteri (condus de obstetrică).
- Trebuie să fie disponibilă și utilizată o manșetă de tensiune arterială de mărime corectă.
- La admitere trebuie efectuată o evaluare a riscului de tromboembolism.
- Scanerul portabil ar trebui utilizat pentru a verifica/confirma prezentarea la admitere.
- Având în vedere importanța obținerii unui traseu cardiac fetal adecvat, trebuie să se ia în considerare
dată de utilizarea unui electrod de scalp fetal la începutul travaliului.
- Gradul mediu de anestezie ar trebui să fie informat despre internarea femeii.
- Trebuie asigurată o analgezie adecvată. În cazul în care epidurala este alegerea preferată pentru analgezie, aceasta
ar trebui să fie amplasate din timp.
Anestezistul consultant de gardă trebuie informat cu privire la internarea femeii dacă IMC > 50.
- Accesul intravenos cu o canulă de calibru mare trebuie stabilit în timpul travaliului din cauza riscului crescut de complicații.
- O copie a evaluării riscului anestezic prenatal trebuie să fie disponibilă în notițe și revizuită de către medicul anestezist de gardă atunci când femeia este internată în travaliu.
- În timpul travaliului trebuie să se administreze numai apă și băuturi sportive izotonice.
- Orice echipament suplimentar necesar ar trebui să fie disponibil și utilizat.
- Zonele de presiune trebuie verificate la două ore și trebuie menținută integritatea pielii. Acest
ar trebui să fie documentate în note.
- Managementul activ al celui de-al treilea stadiu al travaliului trebuie recomandat din cauza
risc crescut de hemoragie postpartum.
Inducerea travaliului
Inducerea electivă a travaliului la termen la femeile obeze poate reduce șansele de naștere prin cezariană fără a crește riscul de rezultate adverse; opțiunea de inducere a travaliului trebuie discutată cu fiecare femeie în parte.
În cazul în care se suspectează macrosomia, se poate lua în considerare inducerea travaliului. Părinții ar trebui să aibă o discuție despre opțiunile de inducere a travaliului și de gestionare a așteptării.
Nașterea vaginală după cezariană (VBAC)
Femeile cu un IMC de rezervare > 30 ar trebui să aibă o decizie individualizată pentru AVBAC în urma unei discuții în cunoștință de cauză și a luării în considerare a tuturor factorilor clinici relevanți.
Obezitatea nu este o contraindicație pentru încercarea de a face un AVBAC. Obezitatea este totuși un factor de risc pentru un AVBAC nereușit, iar obezitatea morbidă prezintă un risc mai mare de ruptură uterină în timpul travaliului și de leziuni neonatale. Se recomandă monitorizarea continuă a fătului. Operația cezariană de urgență la femeile cu obezitate este asociată cu un risc crescut de morbiditate maternă gravă, deoarece dificultățile anestezice și operatorii sunt mai frecvente la aceste femei în comparație cu femeile cu o
un IMC sănătos, iar acest lucru ar trebui luat în considerare și atunci când se discută despre riscurile și beneficiile AVBAC.
Îngrijire postnatală toate femeile cu IMC >30
- Ar trebui încurajată mobilizarea timpurie.
- Trebuie încurajată alăptarea. Femeilor ar trebui să li se ofere un sprijin adecvat în perioada postnatală în ceea ce privește beneficiile, inițierea și menținerea alăptării.
- Toate rănile trebuie să fie observate pentru semne de dehiscență și infecție. Femeia trebuie sfătuită să mențină rana uscată.
- Femeile ar trebui să fie sfătuite cu privire la semnele de tromboză venoasă profundă (TVP) și embolie pulmonară (EP).
- Greutatea femeii trebuie discutată postnatal. Ar trebui discutate beneficiile unei diete sănătoase și ale exercițiilor fizice și ar trebui discutate beneficiile pentru o viitoare sarcină ale pierderii greutății acumulate în timpul sarcinii.
- LMWH Toate femeile cu un IMC mai mare de 40 la momentul înregistrării ar trebui să li se recomande cel puțin zece zile de LMWH după naștere. Acest termen trebuie prelungit la șase săptămâni în prezența altor factori de risc pentru tromboza venoasă.
Concluzii
Excesul de greutate a devenit una dintre problemele majore de sănătate în societățile bogate. Obezitatea este o afecțiune care este prezentă în mod obișnuit, iar prevalența sa a continuat să crească începând cu anii 1960. Există multe afecțiuni medicale legate de obezitate, care, împreună, reduc semnificativ durata de viață a unei persoane. Femeile obeze care au rămas însărcinate, precum și fetușii lor, sunt predispuși la o varietate de complicații grave legate de sarcină. Acest lucru include, de asemenea, un risc crescut de mortalitate și morbiditate maternă, în plus, studii recente evidențiază faptul că urmașii mamelor obeze suferă, de asemenea, de morbiditate pe termen lung.
Views and opinions expressed are however those of the author(s) only and do not necessarily reflect those of the European Union or the Foundation for the Development of the Education System. Neither the European Union nor entity providing the grant can be held responsible for them.