Tananyag
Az ART szabályozása Európa-szerte és ezeknek a hatásuk


SYLLABUS
7. Az ART szabályozása Európa-szerte és ezeknek a hatásuk
(Alapszint)
Az IVF több mint 40 évvel ezelőtt kezdődött, és azóta becslések szerint több mint 8 millió ember született olyan párokból, akiknek ART technikákra volt szükségük a fogantatáshoz. Eredetileg az ART-t terápiás kezelésként alkalmazták irreverzibilis tubális faktoros meddőségben szenvedő meddő párok számára, de fokozatosan kiterjesztették más meddőségi helyzetekre is, amelyeket olyan tényezők okoznak, mint a férfi tényező, az endometriózis, a PCOS; vagy más típusú megmagyarázhatatlan meddőség.
Ezenkívül az ART foglalkozik például egyedülálló nők, azonos nemű párok károsodott reprodukciós képességével is.
Az ART gyakorlatot övező számos politikai, társadalmi és érzékeny etikai kérdés miatt nem meglepő, hogy a különböző országokban különböző szabályozások léteznek. Európában a mai napig nincsenek konszenzuson alapuló szabályozási intézkedések. A szabályozások országonként eltérőek, így az ART elérhetősége az egyének számára, a rendelkezésre álló módszerek, költségek, a preimplantációs diagnosztika lehetősége, a tanácsadás elérhetősége változó.
Számos tényezőt vizsgáltak és ismertek el, amelyek hozzájárulnak ezekhez a nagyon fontos különbségekhez az országok között. Egyesek olyan pénzügyi kérdésekkel kapcsolatosak, mint a megfizethetőség és a kezelés költségei. Mások kulturális és hitbeli dimenziókhoz kapcsolódnak (a közösség vallási mintái vagy a társadalom általi elfogadottság szintje, a politikai döntéshozók szándéka). Egyes különbségek a régóta fennálló politikai hagyományokból erednek, amelyek mélyen befolyásolják a politikai döntéshozatalt.
Diák 2-5
Először nézzük meg röviden az ART különböző módszereit.
Az asszisztált reprodukciós technológiák (ART) az American Center for Disease Control (CDC) meghatározása szerint minden olyan termékenységgel kapcsolatos kezelés, amelyben petesejteket vagy embriókat manipulálnak. E meghatározás alá nem tartoznak azok az eljárások, amelyekben csak spermiumokat manipulálnak, mint például a méhen belüli megtermékenyítés. Ezenkívül azok az eljárások, amelyekben a petefészek stimulációját petesejt-leszívási terv nélkül hajtják végre, szintén ki vannak zárva a definícióból. Az asszisztált reprodukciós technológiákat leggyakrabban meddőség következtében végzik. A tubális faktor meddőségben szenvedő betegeknél az IVF közvetlenül megkerüli a petevezetékeket. Egyéb meddőségi etiológiák, amelyekben IVF-et alkalmaznak, magukba foglalják a férfi tényező meddőségét, a csökkent petefészek-tartalékot, a petefészek-elégtelenséget (donor petesejtekkel), az ovulációs diszfunkciót és a megmagyarázhatatlan meddőséget. Az ART eljárásokra való felkészülés nagyrészt magában foglalja a meddőség etiológiájának a keresését. A meddőséget úgy definiálják, mint a terhesség elérésének elmulasztását legalább egy év védekezés nélküli közösülés után. A meddőség kivizsgálása a terhesség elérésének sikertelenségét követő hat hónap elteltével is megkezdhető 35 év feletti nőknél, vagy olyan esetekben, amikor ismert lehetséges akadályok állnak fenn, például ismert méh- vagy petevezeték-betegség vagy férfi meddőség.[8] A kezdeti átfogó anamnézis felvétel magában foglalja a menstruációs előzményeket, a terhességi előzményeket, a meddőség időtartamát, a korábbi meddőségi kezeléseket, a múltbeli orvosi és műtéti előzményeket, a családtörténetet, valamint a társadalmi és környezeti expozíciókat / szokásokat.
Az in vitro megtermékenyítés a leggyakrabban alkalmazott asszisztált reprodukciós technológia. Ez magában foglalja a petesejtek gyűjtését a petefészekből, majd in vitro megtermékenyítést, és a kapott embrió méhbe történő átültetésével fejeződik be. Ez magában foglalja az alábbiakban vázolt különböző lépéseket, beleértve a kontrollált petefészek-stimulációt, a petesejt-leszívást, a megtermékenyítést, az embriótenyésztést és az embriótranszfert. Ezenkívül a preimplantációs genetikai vizsgálat és az intracitoplazmatikus spermium injekció is bevonható a folyamatba. A vitrifikációs krioprezervációt ezután a felesleges embriók fagyasztására vagy a petesejtek vagy embriók termékenységi megőrzésére használják.
Kontrollált petefészek hiperstimuláció:
Az exogén gonadotropinok, például a tüszőstimuláló hormon (FSH) és a luteinizáló hormon (LH) injekcióját gyakran használják szabályozott stimulációra.
Gonadotropin-felszabadító hormon (GnRH) antagonista ciklusok-
A vegyes gonadotropin gyógyszereket kétféle injekció formájában alkalmazzák, az egyik FSH aktivitással (rekombináns FSH), a másik pedig FSH és LH aktivitással rendelkezik. A korai LH túlprodukciót egy GnRH antagonista védi. Ezeket a ciklusokat menstruációval lehet elkezdeni, miután a normál kiindulási paramétereket ultrahanggal és az FSH és ösztradiol normál hormonszintjével megerősítették. Sok esetben a ciklus az orális fogamzásgátlókkal végzett előkezelés után kezdődik 2-4 hétig.
GnRH agonista ciklusok
- A kevert gonadotropinokat kétféle injekcióban is alkalmazzák, az egyiket FSH aktivitással (rekombináns FSH), a másikat FSH és LH aktivitással együtt. A korai LH túlprodukciót egy GnRH agonista védi a bekövetkezéstől. A GnRH agonista adását a ciklus lutealis fázisában kezdik el a gonadotropinok elkezdése előtt. A gonadotropinok elkezdésekor a GnRH agonista adagját rendszerint felére csökkentik, amíg a petesejt leszívása előtt a végső éréshez triggert nem adnak. Az orális fogamzásgátlókkal történő előkezelés ezekben a ciklusokban is alkalmazható.
Petesejt leszívás: Az egyes tüszők transzvaginális punkciója és a petesejtet tartalmazó follikuláris folyadék aspirációja ultrahang vezérléssel általános érzéstelenítés vagy éber szedáció mellett.
Megtermékenyítés: 1)Az IVF in vitro történik a leszívásból nyert petesejtek spermiumokkal való összekeverésével táptalajban. 2) Az ICSI egyetlen spermiumot használ, amelyet közvetlenül a petesejt citoplazmájába injektálnak a spermium morfológiai paraméterei alapján.
Embrionális tenyésztés és átültetés: Az embriókat a 3. napon (hasítási szakasz) vagy az 5. napon (blastocysta szakasz) történő transzferre inkubálják. Az 5. napi transzferek gyakoribbak, és nagyobb esélyük van a sikerre.
Preimplantációs genetikai vizsgálat (PGT) aneuploidia (PGT-A) szűrésekhez teljes kromoszóma-rendellenességek kimutatására, míg preimplantációs genetikai vizsgálat monogénes rendellenességekre (PGT-M) egygénes rendellenességek szűrésére magas kockázatú betegeknél.
Míg a PGT-t klasszikusan aneuploidiák és genetikai rendellenességek elleni szelekcióra használják, etikailag ellentmondásosabb utakon is használható, például a nemi szelekcióban. Ezenkívül bizonyos közösségekben, például a törpe és siket közösségben élő egyénekről számoltak be, akik törpeség vagy genetikai süketség kiválasztását kérték. Ilyen körülmények között ajánlott a megosztott döntéshozatali modell.
Azoknál a betegeknél, akiknél méhrendellenességek vagy nehéz transzcervicalis elérési út van, az ivarsejt intrafallopian transzfer (GIFT) vagy zigóta intrafallopian transzfer (ZIFT) útján történő átvitele lehetséges alternatív laparoszkópos transzfer technika.
Az embriótranszfer után a lutealis fázist jellemzően progeszteron-kiegészítéssel támogatják, hogy elősegítsék az implantációt és a terhesség folytatását.
Embriók vagy petesejtek kriokonzerválása vitrifikációval, gyors fagyasztási folyamat lehetséges.
6. dia
Az említett szempontok következtében számos kérdés merül fel.
- Szükség van-e közös politikára az EU-ban az ART használatára?
- Milyen ART formákat kell engedélyezni?
- Kinek lehet hozzáférnie ezekhez a technológiákhoz?
- Korlátlanul megengedhető-e a preimplantációs genetikai diagnosztika (PGD)?
- Milyen tájékoztatást kell adni az orvosoknak, betegeknek és rokon szakembereknek?
- Milyen pszichológiai felkészülésre van szükség az ART-n áteső emberek számára?
Slide 7
Jogi keret
Ez a szakasz 2023-ban íródott, és gyorsan változhat.
A legtöbb ország arról számolt be, hogy speciális ART törvényei vannak, amelyekben a különböző ART technikákat pontosan szabályozzák, de ezek a törvények országonként eltérőek. Az ART módszerek közé tartozik az intrauterin megtermékenyítés (IUI), az in vitro megtermékenyítés (IVF), az intracitoplazmatikus spermium injekció (ICSI), a preimplantációs genetikai diagnózis (PGD), a preimplantációs genetikai szűrés (PGS), valamint a petesejt adományozás, spermiumadományozás, embrióadományozás, béranyaság.
Albániában, Bosznia-Hercegovinában (Föderáció), Írországban, Romániában és Ukrajnában nincs szabályozó jogszabály.
De ezek a törvények szigorúan megkülönböztetik azt is, hogy ki férhet hozzá ezekhez az ART technikákhoz.
Csúszda 7.-11
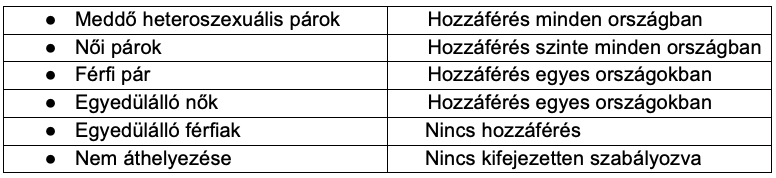
A törvény 11 országban – Albániában, Bosznia-Hercegovinában, Csehországban, Franciaországban és Olaszországban – heteroszexuális párokra korlátozza a hozzáférést. Litvánia, Lengyelország, Szlovákia, Szlovénia, Svájc és Törökország. Ebből a tizenegy országból ötben az ART és IUI technikák egyedülálló nők és azonos nemű párok számára is engedélyezettek. A legtöbb ország valahol e két szélsőség közé esik, összesen 30 olyan országban, ahol egyedülálló nők számára állnak rendelkezésre kezelések, és 18 országban, ahol a kezelések női párok számára is elérhetők.
Az IUI 35 ország nemzeti törvényei szerint ART technikának számít.
Az adományozott spermiumok ART-ben és IUI-ban való felhasználása a legtöbb országban legális, kivéve Bosznia-Hercegovinát és Törökországot. Horvátország és Montenegró azonban jelezte, hogy országukban nem állnak rendelkezésre hazai donorok, ezért spermiumot csak külföldről lehet Horvátországba importálni.
A petesejt adományozása nem engedélyezett Bosznia-Hercegovinában, Németországban, Norvégiában, Svájcban és Törökországban. Bár Horvátországban, Írországban, Olaszországban és Montenegróban elfogadják, helyi adományok nem történnek.
Az egyidejű sperma- és petesejtadományozás nem engedélyezett azokban az országokban, ahol a petesejt-adományozás tilos, például Örményországban, Horvátországban, Franciaországban, Montenegróban, Szlovéniában és Svédországban. 14 ország nem engedélyezi az embrióadományozást, köztük Ausztria, Örményország, Fehéroroszország, Bosznia-Hercegovina, Bulgária, Dánia, Izland, Olaszország, Kazahsztán, Norvégia, Szlovénia, Svédország, Svájc és Törökország.
Dia 12
Az ART-ról gyűjtött növekvő adatok és információk kezelése érdekében szükség van egy nyilvántartási rendszerre, amely pontos statisztikákat tud szolgáltatni a tevékenységekről és az eredményekről, és biztosítja a minőségellenőrzést. A nemzeti nyilvántartások, klinikák vagy szakmai társaságok által generált ART összesített adatokat az Európai IVF-monitoring Konzorcium (EIM) 1997 óta gyűjti és elemzi.
A minőségellenőrzésre jó példa a többszörös embrióátültetésről és az ikerterhességek számáról gyűjtött adatok, amelyek iatrogén magas kockázatú terhességek. A nyilvántartási adatok alapján a legtöbb európai ország és társadalom szabályozta a beültetendő embriók számát, így az ART által generált ikerterhességek száma is csökkent.
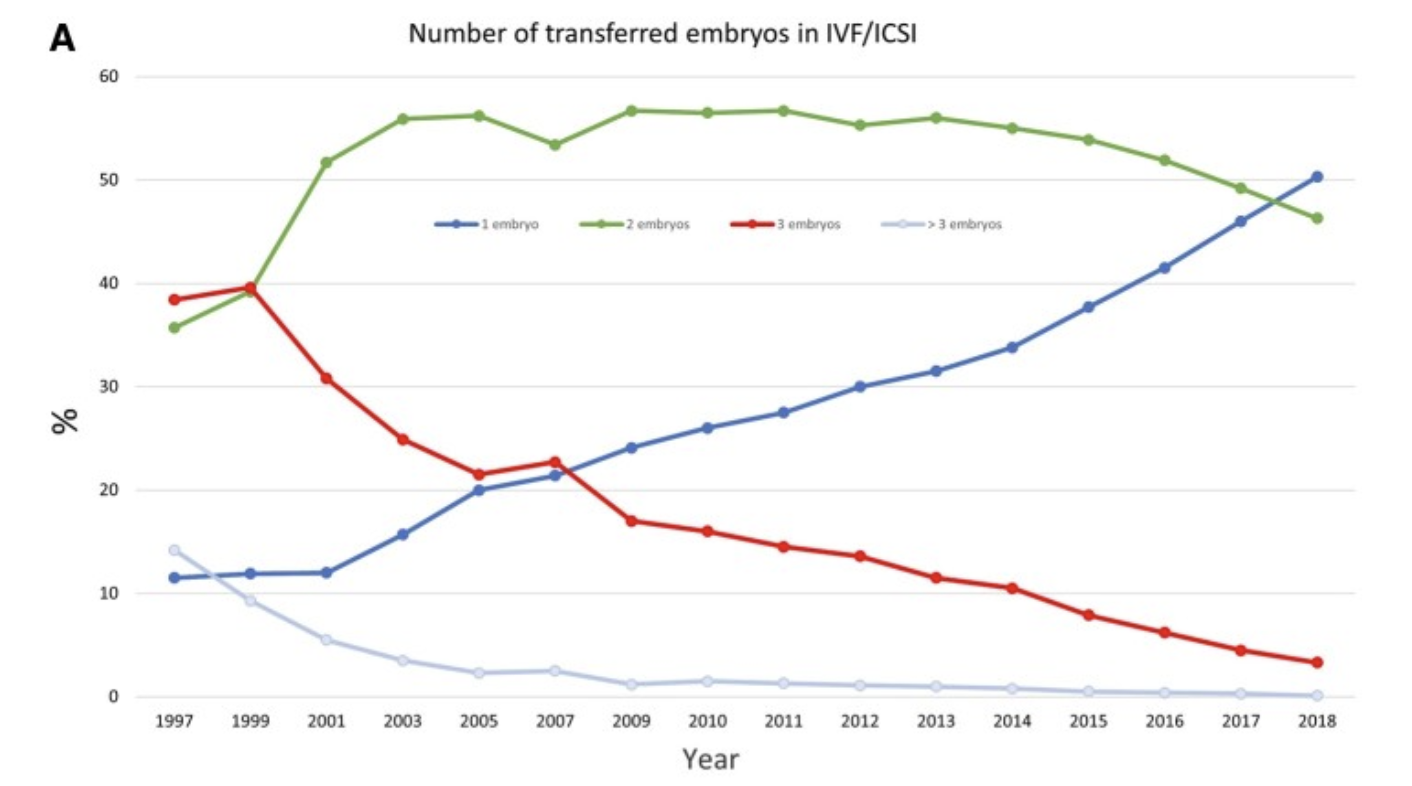
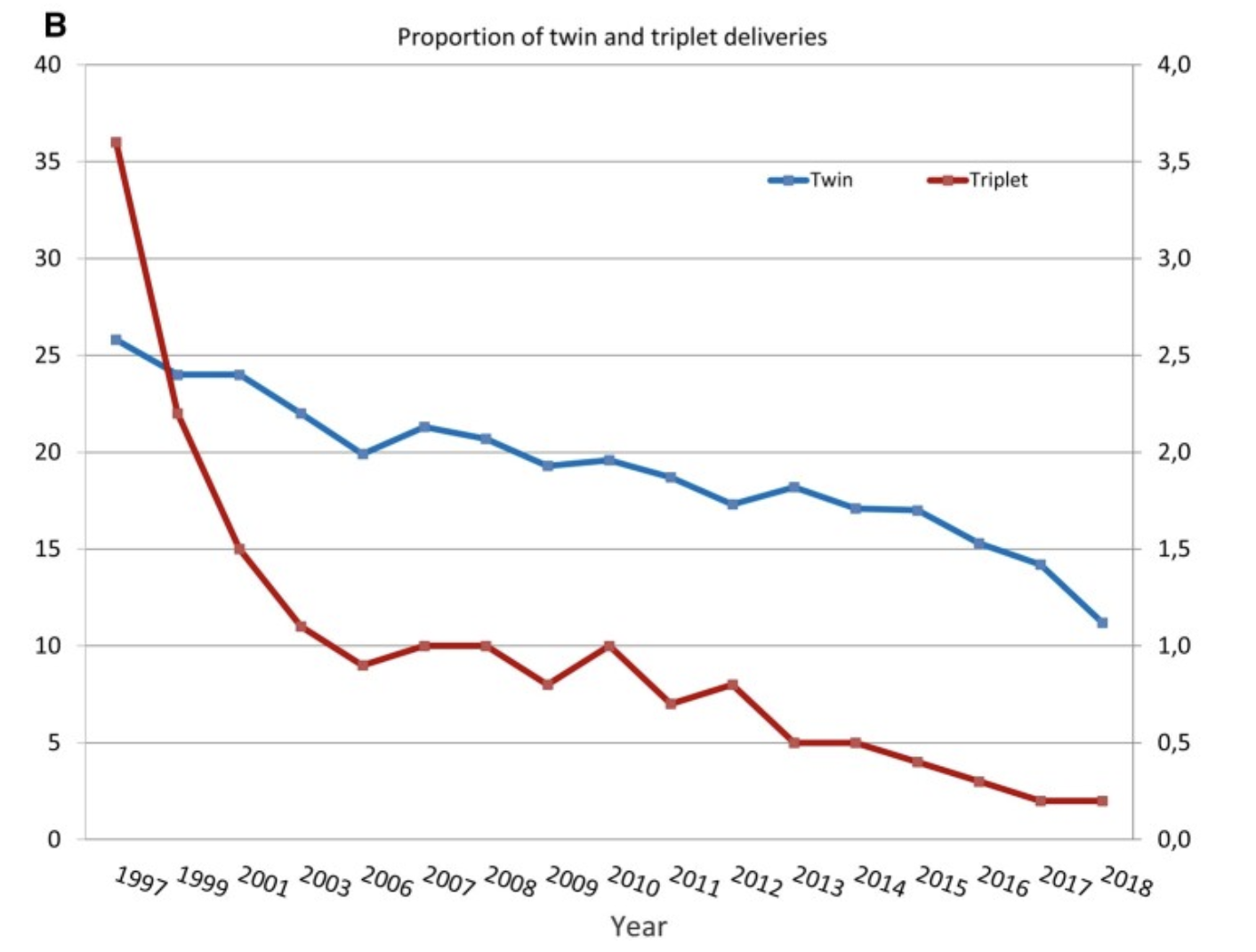
Dia 13
Dia 14
Egyes országokban bizonyos technikák tekintetében is különbség van. Ez a helyzet a monogénes betegségek/kromoszómális szerkezeti változások (PGT-M/SR; korábban PGD) preimplantációs genetikai vizsgálata (PGT) esetében, amely Bosznia-Hercegovina és Málta kivételével minden országban engedélyezett.
Az aneuploidia PGT-je (PGT-A; korábban Preimplantációs genetikai szűrés) nem engedélyezett Bosznia-Hercegovinában és Máltán, valamint Dániában, Franciaországban, Németországban, Magyarországon, Litvániában, Norvégiában, Szlovéniában, Svédországban és Hollandiában.
A béranyaság legális Albániában, Örményországban, Fehéroroszországban, Belgiumban, Cipruson, a Cseh Köztársaságban, Grúziában, Görögországban, Kazahsztánban, Macedóniában, Romániában, Oroszországban, Hollandiában, az Egyesült Királyságban és Ukrajnában.
Az embrió nemi szelekciója (kivéve a PGT-M-et a nemhez kapcsolódó betegségek esetében) a 43 ország egyikében sem engedélyezett.
Az ART-hozzáférésre vonatkozó jogi korlátozások
Mint korábban említettük, a családi állapotot és a szexuális irányultságot gyakran az ART korlátozásának tekintik. A 43 országból azonban 34-ben törvényes korhatár is vonatkozik az ART-re jelentkezőkre. 21 országban a férfiaknak és a nőknek 18 éven felülinek kell lenniük. Belgiumban, Kazahsztánban és Máltán meghatároznak egy alsó korhatárt a nők számára, de a férfiakra vonatkozóan nincs ilyen korlátozás. A nők felső korhatára 18 országban is törvényes korlát, Dániában és Belgiumban 45 évtől (az utóbbiban ez a korlátozás a petesejt leszívására vonatkozik, míg az embryoátültetés és -termékenyítés 47 évig engedélyezett) Bulgáriában 51 évig. Ausztriában a "rendelkezésre álló természetes ciklus" meghatározatlan kritérium a nők menopauza eléréséig tartó maximális életkorra. Portugáliában a férfiak maximális életkora 60 év, míg Finnországban 60 év, Svédországban pedig 56 év az ajánlott korhatár a férfiak számára. A svájci szabályozás szerint "a potenciális apának képesnek kell lennie arra, hogy a gyermek 18 éves koráig éljen". Különleges eset Franciaország, ahol nincs meghatározva számszerű korhatár, és a központok felelőssége, hogy a gyakorlatban meghatározzák a "normális reproduktív életkor" jogi fogalmát.
Érdekes megemlíteni azt is, hogy például Litvániában az ART nem engedélyezett, ha a betegeknek orvosi ellenjavallatai vannak az adott ART törvényben. A németországi szabályozás szerint az ART-t nem térítik meg sterilizálás, például vazektómia és petevezeték lekötés után.
Dia 13 Jogi korlátozások harmadik féltől származó adományokra vonatkozóan
A spermaadományozás 18 év feletti férfiakra korlátozódik a 41 ország közül 16-ban, ahol az adományozás legális. Más országokban, ahol az eljárás megengedett, nincs meghatározva alsó korhatár. 21 országban van maximális férfi életkor a donorok esetében, a magyar, kazahsztáni, oroszországi és szlovákiai 35 évtől a szlovéniai 55 évig. A leggyakoribb maximális életkor 40 év. 30 országban korlátozzák az ugyanazon donortól származó csecsemők számát, bár öt országban ez a korlátozás csak ajánlás, nem pedig jogi kötelezettség. Ez a szám Cipruson 1-től Hollandiában 25-ig terjed. A 30 országból 7-ben (Belgium, Dánia, Finnország, Portugália, Szlovénia, Svédország és az Egyesült Királyság) legfeljebb olyan családok/nők vállalhatnak gyermeket, akiknek ugyanattól a donortól lehet gyermeke (Szlovénia esetében kettő, Dánia esetében 12).
A petesejtdonoroknak 18 éven felülinek kell lenniük abban a 36 országban, ahol az adományozás történik. 25 ország határozta meg a donorok maximális életkorát, a szerbiai 34-től a franciaországi 38-ig, az országok túlnyomó többsége pedig 35 évben határozta meg a korhatárt. Bulgáriában és Dániában kevésbé korlátozzák a donor maximális életkorát, ha a donorok/rokonok ismerik egymást. Fehéroroszországban, Bulgáriában, Magyarországon és Ukrajnában a petesejtdonoroknak legalább egy gyermeket kell szülniük. Ez a feltétel kívánatosnak, de nem kötelezőnek tekinthető a petesejtdonorok kiválasztásakor Romániában és Svédországban. Az adományok maximális számát 10 országban határozzák meg - egy (ritka kivételektől eltekintve kettő) Szlovéniában 20-ig. A leggyakoribb számok 4 és 6 között vannak. 25 ország határozta meg az ugyanazon donortól származó csecsemők maximális számát, bár közülük 3-ban ez csak ajánlás, nem pedig jogi követelmény. Ez az érték a montenegrói 2-től a franciaországi, görögországi, kazahsztáni és olaszországi 10-ig terjed. A 25 országból 6-ban (Belgium, Finnország, Szerbia, Szlovénia, Svédország és az Egyesült Királyság) maximális számú család/nő vállalhat gyermeket ugyanabból a petesejt-adományozásból (Szerbia esetében 1, az Egyesült Királyságban 10).
Az anonimitás kérdése
Az adományozók anonimitását Európa-szerte különböző módon közelítik meg.
Az ivarsejt-adományozással kapcsolatban négy különböző forgatókönyvet azonosítottak. A szigorú anonimitás 18 országban a szabály, bár ezek közül 5 ország lehetővé teszi a donor személyazonosságának felfedését a gyermek súlyos egészségügyi problémái esetén. Különleges helyzetet jelent Litvánia, ahol az adományozó személyazonossága bírósági határozat után egyéb (nem részletezett) fontos okok miatt válhat ismertté. Néhány országban (Észtországban, Lengyelországban és Oroszországban) a recipiensek és a gyermekek számára rendelkezésre állnak a donorokra vonatkozó általános információk (állampolgárság, életkor, testsúly, magasság, iskolai végzettség). Az országok egy másik csoportjában a recipiensek névtelenek, de a megszületett gyermekek bizonyos kor felett hozzáférhetnek a donor személyazonosságához (Ausztria, Horvátország, Finnország, Málta, Portugália, Egyesült Királyság, Finnország). A harmadik forgatókönyv a vegyes rendszerű (anonim és nem anonim) ivarsejt-adományozás, ahogyan azt 13 országban leírták. Bulgáriában az anonimitás hiánya kivétel, és a rokon donorokat érinti, míg Németországban és Svájcban a recipiensek saját donort hozhatnak magukkal, aki csak az adott párnak adományoz. Belgiumban a nem anonim adományozás csak akkor megengedett, ha a donor és a recipiens között hivatalos megállapodás van. Grúziában, Romániában és Hollandiában az embrióadományozás nem anonim, míg Grúziában és Hollandiában ez az ivarsejt-adományozásra is vonatkozik. Magyarországon a petesejtdonornak a recipiens rokonának kell lennie, de a spermadonornak névtelennek kell lennie. Míg Romániában a helyi adományozásnak nem kell névtelennek lennie, az importált ivarsejt-adományok névtelen adományozóktól is származhatnak. Míg Grúziában és Hollandiában az ivarsejt-adományozásra az anonimitás tilalma a szabály.
Az embrióadományozás 29 országban engedélyezett, három lehetőség közül az egyik szerint: szigorú anonimitás, anonimitás a született gyermekek kivételével, illetve nem anonimitás. Egyetlen országban sincs vegyes rendszer az embrióadományozásra. Az ivarsejt-adományozásra vonatkozó vegyes helyzetet alkalmazó 13 ország közül ötben (Belgium, Németország, Magyarország, Írország és Ukrajna) szigorú anonimitás mellett engedélyezett az embrióadományozás. Romániában az embrióadományozás csak nem anonim donorokkal lehetséges, míg a fennmaradó hét országban nem végeznek embrióadományozást.
A termékenységi potenciál megőrzése
A termékenység védelme, a gameták krioprezerválása termékenységet korlátozó betegségek esetén minden országban engedélyezett, bár 17 országnak nincs külön jogszabálya. Ugyanez vonatkozik a gonádszövetek krioprezerválására is (Bosznia-Hercegovina kivételével, ahol ezt a technikát nem alkalmazzák). Az embriók orvosi célú kriokonzerválása Olaszországban és Portugáliában nem engedélyezett, de Németországban csak a kétmagvú stádiumban lehetséges, az összes többi országban viszont igen. A nem orvosi célú petesejtfagyasztás nem engedélyezett Ausztriában, Franciaországban, Magyarországon, Litvániában, Máltán, Norvégiában, Szerbiában és Szlovéniában, valamint Bosznia-Hercegovinában és Moldovában sem végezhető, bár nincs olyan törvény, amely tiltaná ezt a technikát.
Közfinanszírozás
Az állami és magán ART-központok jelentősége országonként nagyon eltérő.
A 39 országból 29-ben, ahol állami pénzügyi támogatást nyújtanak az ART-hez, az állami finanszírozáshoz való hozzáférés valamilyen korlátozó kritériumhoz kötött, mint például a nő vagy a férfi életkora, az indikáció, a korábbi próbálkozások száma vagy a korábbi gyermekek megléte.
Ahhoz, hogy szerződést köthessenek az állami támogatási rendszerrel, az ausztriai, bolgár, finn, román és egyesült királyságbeli központoknak minimális sikerességi aránnyal kell rendelkezniük. Különleges eset Magyarország, ahol nem írnak elő minimális sikerességi arányt, de az állami központok külön pénzösszeget kapnak minden egyes ART-ból származó élveszületés után.
A visszatérített ciklusok teljes száma szintén országonként változik, és néhány országra vonatkozó információ további részleteket igényel. Ausztriában például a klinikai terhességenként támogatott ciklusok száma a terhességek számának meghatározott korlátozása nélkül érvényes.
19 országban nem minden elvégzett ART jogosult állami pénzügyi támogatásra. Bulgáriában, Görögországban és Olaszországban nem támogatják a PGT-t. Észtországban, Montenegróban és Oroszországban a donorciklusokhoz kapcsolódó kiadások nem részesülnek pénzügyi támogatásban. A Cseh Köztársaságban, Litvániában, Montenegróban és Oroszországban az ivarsejtek és embriók kriokonzerválása nem részesül állami finanszírozásban. Korai petefészek-elégtelenség esetén a 36 év feletti nők esetében a petesejt-adományozás Spanyolországban nem részesül állami támogatásban. Izland és Ukrajna jelezte, hogy csak a standard IVF/ICSI kap állami finanszírozást, a Cseh Köztársaság és Szlovákia pedig fenntartja, hogy az ICSI-re nincs állami pénzügyi támogatás. Ausztriában, Lettországban és Törökországban a "kiegészítő" technikák nem tartoznak az állami finanszírozás körébe. A Bosznia-Hercegovinai Föderáció, Macedónia és az Egyesült Királyság jelezte, hogy nem minden technikát finanszíroznak, de részleteket nem közöltek.
Fehéroroszországban, a Bosznia-Hercegovinai Föderációban, Észtországban, Dániában, Németországban, Olaszországban, Kazahsztánban, Norvégiában, Oroszországban, Spanyolországban és az Egyesült Királyságban a műtéteket országonként egyenlőtlenül közfinanszírozásúnak ítélték.
Tehát sok mindent meg kell vitatni.
- egységes jogszabálynak kell-e lennie Európában?
- kik a döntéshozók? politikai, vallási és szakmai szempontok, a társadalmi konszenzus vagy kompromisszum hiánya
- pszichológiai szempontok: a párra gyakorolt hatás, az autológ ART és a donáció után született gyermekre gyakorolt hatás.
- etikai érvek: a terméketlen pár autonómiája, előnyös és nem hátrányos helyzet, az adományozás motivációja, a donor/helyettesítő személy kizsákmányolása,
-> A szabályozásbeli különbségek "termékenységi turizmushoz" vezetnek
Termékenységi turizmus
A meddő párok több mint 97%-a aktívan fontolgatja a termékenységi utazás koncepcióját.
Úgy tűnik, hogy a költségek nem minden utazó számára jelentik az elsődleges okot, kivéve talán a fiatalabb betegeket, akik nem rendelkeznek hasonló pénzügyi forrásokkal, mint idősebb társaik.
Meglepő módon az anonim donorok biztosítása sem a termékenységi utazó fő meghatározója - bár egyesek számára fontos. Sokkal inkább a különböző kezelések lehetősége és a kezelésből visszatért betegek visszajelzései.
Az utóbbi időben egyre több termékenységi klinika nyílt meg különböző helyeken, és a termékenységi turisták túlterheltek a választási lehetőségek számával. Azok az országok, amelyek hagyományosan jól teljesítenek a nemzetközi betegek kezelésében, továbbra is jól teljesítenek - Spanyolország, Görögország és Ciprus továbbra is népszerűek, de egyre népszerűbbek az olyan új piacok, mint a Cseh Köztársaság és Ukrajna. Jelenleg az ukrajnai háború miatt a termékenységi központok kénytelenek csökkenteni vagy leállítani jelenlegi tevékenységüket.
A hatékony és megbízható szabályozási keretek a betegek számára is fontos mozgatórugók, és ez az oka annak, hogy a betegek olyan országokban keresik a kezelést, mint az Egyesült Államok és az Egyesült Királyság. Az ezekben az országokban a kezelést nyújtó szolgáltatók látogatóit nem feltétlenül az ár, hanem az a megnyugtató érzés vezérli, hogy minőségi, szabályozott és szakszerűen végzett kezelésben részesülnek.
Mégsem létezik olyan, hogy általános termékenységi turista. Mindenkinek más és más szükségletei, igényei, elvárásai, kétségei és félelmei vannak, és mindenkit egyénként kell kezelni.
Mindazonáltal nem szabad figyelmen kívül hagyni a beteg párokat gyötrő aggodalmakat - legyen szó a nyelvi akadályokról, az utazás megszervezéséről vagy a jogi keretekről.
Európa az asszisztált reprodukció teljes törvényi szabályozása felé halad. A jogszabályok alkalmazása azonban még mindig nagy eltéréseket mutat. Melyek tehát a valódi kérdések az asszisztált reprodukciós technológia jogi szabályozása és gyakorlata mögött?
- A társadalmilag erősen vitatott erkölcspolitikai kérdések
- A vita az értékkonfliktusokról szól,
- Új és hagyományos családformák
- A szexualitás formái
- Az embrió állapota
- A fogyatékossághoz való hozzáállás
- Negatív és pozitív eugenika
- A nők kizsákmányolásának új formái
- Növekvő globális egyenlőtlenségek az asszisztált reprodukciós technológia költségei miatt.
C. Calhaz-Jorge, Ch de Geyter, MS Kupka, C. Wyns, E. Mocanu, T. Motrenko, G. Scaravelli, J. Smeenk, S. Vidakovic és V. Goossens. "Felmérés az ART-ról és az IUI-ról: jogszabályok, szabályozás, finanszírozás és nyilvántartások az európai országokban ". Emberi reprodukció Open 2020: 1-15.
Fincham, Anita. Termékenység Európában. 2021. december 10. Budapest, 2022. december 08. <https://fertilityeurope.eu/european-atlas-of-fertility-treatment-policies/>;.
Európai IVF-monitoring konzorcium. ESHRE. 2020. december 31. Budapest, 2022. december 08. <https://cm.eshre.eu/cmCountryMap/home/index/2021>;.
Az Amerikai Reproduktív Orvostudományi Társaság gyakorlati bizottsága. Elektronikus cím: asrm@asrm.org. A meddőség és a visszatérő terhességvesztés meghatározása: bizottsági vélemény. Termékeny steril. 2020 Mar;113(3):533-535. https://www.ncbi.nlm.nih.gov/books/NBK576409/#article-136062.r8
https://ivf-worldwide.com/education/introduction/ivf-regulation-around-the-world/ivf-sex-selection.html
Zahmatkeshan M, Naghdi M, Farjam M, Mokhtaran M, Yazdani A, Mahmoudvand Z, Safdari R. ART nyilvántartások-Jellemzők és tapasztalatok: Összehasonlító tanulmány. J Family Med Prim Care. 2019 február; 8(2):449-454. Doi: 10.4103/jfmpc.jfmpc_453_18. PMID: 30984653; PMCID: PMC6436318.
Európai IVF Monitoring Konzorcium (EIM) az Európai Emberi Reprodukciós és Embriológiai Társaság (ESHRE) számára; Wyns C, De Geyter C, Calhaz-Jorge C, Kupka MS, Motrenko T, Smeenk J, Bergh C, Tandler-Schneider A, Rugescu IA, Goossens V. ART Európában, 2018: az ESHRE által az európai nyilvántartásokból generált eredmények. Hum Reprod nyitva. 2022 július 5; 2022(3):HOAC022. Doi: 10.1093/hropen/hoac022. PMID: 35795850; PMCID: PMC9252765.





